Đợt cấp bệnh phổi tắc nghẽn mạn tính: cách nhận biết và điều trị
Dấu hiệu nhận biết đợt cấp của bệnh phổi tắc nghẽn mạn tính là gì?
Đợt cấp bệnh phổi tắc nghẽn mạn tính là tình trạng thay đổi cấp tính của các biểu hiện gồm:
- Khó thở tăng
- Ho tăng
- Khạc đờm tăng
- Thay đổi màu sắc của đờm.
- Đau ngực tăng
Những thay đổi này đòi hỏi phải có sự thay đổi trong điều trị thường ngày.
Các nguyên nhân gây đợt cấp bệnh phổi tắc nghẽn mạn tính là gì?
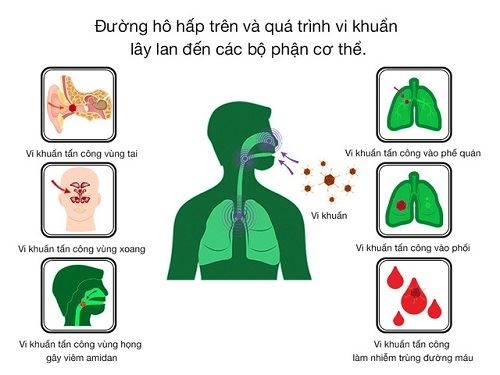
Nhiễm khuẩn hô hấp chiếm 80% các trường hợp đợt cấp bệnh phổi tắc nghẽn mạn tính:
- Có thể hiễm virus gồm Rhinovirus, Influenza, Parainfluenza, Respiratory Syncytial Virus (Virus hợp bào RSV), Human Metapneumomia Virus, Picornaviruses, Coronavirus (Covid 19), Adenovirus,….
- Và/ hoặc nhiễm vi khuẩn gồm Haemophilus Influenzae, Moraxella Catarrhalis, Staphylococcus Aureus, Streptococcus Pneumoniae,…
- Và/ hoặc nhiễm nấm Aspergillus, cryptococcus,...
Các nguyên nhân khác gồm:
- Dùng thuốc an thần, thuốc chẹn b (thuốc nhỏ mắt...),…
- Thở oxy không đúng với lưu lượng cao,…
- Các biến chứng của bệnh phổi tắc nghẽn mạn tính như tràn khí màng phổi, tắc động mạch phổi, mệt cơ hô hấp, suy tim phải, tâm phế mạn.
- Các bệnh lý đồng mắc như suy tim trái, rối loạn nhịp tim, rối loạn chuyển hóa,…
Cách chẩn đoán đợt cấp bệnh phổi tắc nghẽn mạn tính?
Theo tiêu chuẩn Anthonisen, đợt cấp bệnh phổi tắc nghẽn mạn tính được chẩn đoán khi xảy ra ở người bệnh đã được chẩn đoán bệnh phổi tắc nghẽn mạn tính và đột nhiên xuất hiện hai hoặc nhiều triệu chứng sau:
- Khó thở tăng
- Khạc đờm tăng
- Thay đổi màu sắc của đờm
- Có hoặc không có các triệu chứng toàn thân khác (sốt, đau ngực, rối loạn ý thức…)
- Trong đó quan trọng nhất là triệu chứng thay đổi màu sắc đờm.
Các mức độ nặng của đợt cấp bệnh phổi tắc nghẽn mạn tính được phân loại như thế nào?
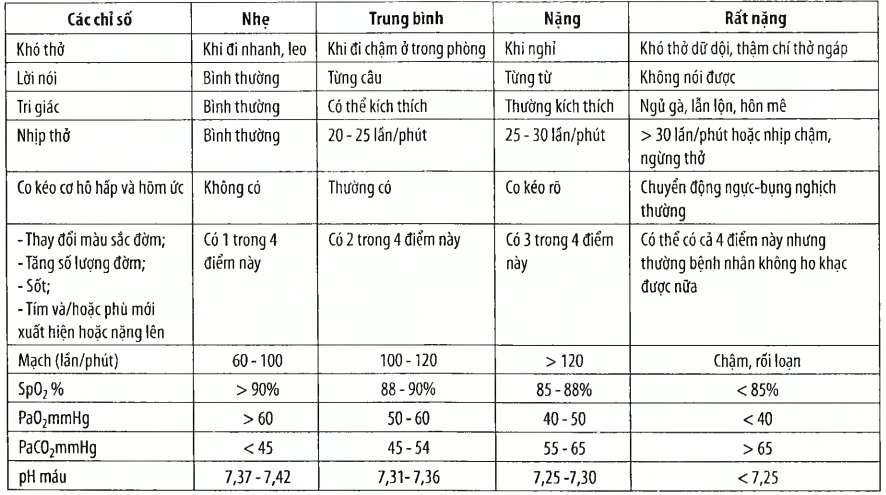
Phân loại mức độ nặng của đợt cấp bệnh phổi tắc nghẽn mạn tính theo Burge S (2003) gồm:
Mức độ nhẹ: Đợt cấp cần dùng kháng sinh, không cần corticoid toàn thân. Không có dấu hiệu suy hô hấp trên lâm sàng và/ hoặc kết quả khí máu.
Mức độ trung bình: Đợt cấp cần điều trị corticoid đường tĩnh mạch, có hoặc không kháng sinh. Không có dấu hiệu suy hô hấp trên lâm sàng và/ hoặc kết quả khí máu.
Mức độ nặng: Đợt cấp có suy hô hấp với giảm oxy máu, nhưng không tăng CO2, không toan máu; PaO2 < 60 mmHg và PaCO2 < 45mmHg.
Mức độ rất nặng: Đợt cấp có suy hô hấp với tăng CO2 máu, còn bù, nhưng không toan máu, PaO2 < 60 mmHg, PaCO2 > 45 mmHg, và pH > 7,35.
Mức độ đe dọa tính mạng: Đợt cấp có suy hô hấp với tăng CO2 máu, mất bù, kèm tình trạng toan máu, PaO2 < 60 mmHg, PaCO2 > 45 mmHg, và pH < 7,35.
Phân loại mức độ nặng của đợt cấp bệnh phổi tắc nghẽn mạn tính theo Anthonisen:
Đợt cấp nhẹ: Có 1 trong 3 triệu chứng nặng là khó thở, số lượng đờm, màu đục/vàng và các triệu chứng đi kèm khác như: ho, tiếng rít, sốt không lý do. Trong 5 ngày trước đó có xảy ra hiện tượng nhiễm khuẩn đường hô hấp. Nhịp thở, nhịp tim tăng > 20% so với ban đầu.
Đợt cấp trung bình: có 2 trong 3 triệu chứng nặng sau: khó thở, số lượng đờm, màu đục/vàng hơn. Lúc này, người bệnh nên sử dụng kháng sinh nếu màu sắc của đờm không tốt.
Đợt cấp nặng: có cả 3 triệu chứng nặng sau: khó thở, số lượng đờm, màu đục/vàng hơn. Bệnh nhân được khuyến nghị dùng kháng sinh.
Phân loại mức độ nặng của đợt cấp bệnh phổi tắc nghẽn mạn tính theo GOLD 2022:
Đợt cấp nhẹ: Người bệnh chỉ cần dùng thuốc giãn phế quản tác dụng ngắn.
Đợt cấp trung bình: Người bệnh điều trị với thuốc giãn phế quản tác dụng ngắn + kháng sinh và/hoặc corticosteroid đường uống.
Đợt cấp nặng: Bệnh nhân đợt cấp nặng có thể có suy hô hấp cấp. Do đó, người bệnh cần phải nhập viện hoặc đến khám cấp cứu để được can thiệp kịp thời.
Điều trị đợt cấp bệnh phổi tắc nghẽn mạn tính như thế nào?
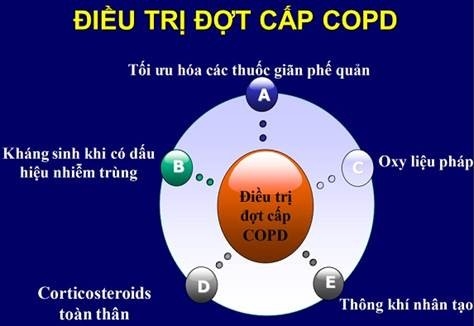
Đối với đợt cấp mức độ nhẹ
- Tăng liều thuốc giãn phế quản tác dụng nhanh như thuốc cường β2 giao cảm (salbutamol, terbutaline,…), thuốc kháng cholinergic (Ipratropium bromide,…) hoặc dạng kết hợp dưới hình thức phun hít, xịt, khí dung 4 - 6 lần/ ngày.
- Có thể dùng thuốc giãn phế quản đường uống trong trường hợp không có thuốc đường hít, xịt như salbutamol hoặc terbutaline.
- Corticoid đường uống.
- Dùng kháng sinh khi có bội nhiễm.
Đối với đợt cấp mức độ trung bình
- Tiếp tục các biện pháp điều trị đã nêu ở trên. Theo dõi mạch huyết áp, nhịp thở, SpO2.
- Thở oxy 1-2 lít/phút sao cho SpO2 từ 88% - 92% và thử lại khí máu sau 30 phút nếu có điều kiện.
- Tăng số lần xịt hoặc khí dung các thuốc giãn phế quản lên 6 - 8 lần với các thuốc giãn phế quản cường b2- adrenergic phối hợp với kháng chollinergic.
- Nếu không đáp ứng với các thuốc khí dung thì dùng salbutamol, terbutalin truyền tĩnh mạch bằng bơm tiêm điện.
- Corticoid đường tĩnh mạch.
- Trong trường hợp không có các thuốc dạng phun hít, xịt, khí dung, không salbutamol hoặc terbutalin đường uống hoặc truyền tĩnh mạch, có thể dùng theophyline truyền tĩnh mạch bơm tiêm điện ở người bệnh không có rối loạn nhịp tim. Trong quá trình điều trị bằng theophylline cần lưu ý dấu hiệu ngộ độc của thuốc: buồn nôn, nôn, rối loạn nhịp tim, co giật, rối loạn tri giác.
- Dùng kháng sinh khi có bội nhiễm.
Đối với đợt cấp mức độ nặng
- Tiếp tục các biện pháp điều trị đã nêu ở trên. Theo dõi mạch huyết áp, nhịp thở, SpO2.
- Thông khí nhân tạo không xâm nhập khi có ít nhất 2 tiêu chuẩn sau:
- Khó thở vừa tới nặng có co kéo cơ hô hấp phụ và hô hấp nghịch thường.
- Toan hô hấp nặng (pH: 7,25 - 7,30) và PaCO2 45 – 65 mmHg.
- Tần số thở > 25 lần/phút.
Nếu người bệnh có chống chỉ định thở máy không xâm nhập hoặc nếu sau 60 phút thông khí không xâm nhập, các thông số PaCO2 tiếp tục tăng và PaO2 tiếp tục giảm hoặc các triệu chứng lâm sàng tiếp tục xấu đi thì cần chuyển sang thông khí nhân tạo xâm nhập. Các chống chỉ định thở máy không xâm nhập gồm:
- Ngừng thở, ngủ gà, rối loạn ý thức, không hợp tác.
- Rối loạn huyết động: tụt huyết áp, loạn nhịp tim, nhồi máu cơ tim.
- Nguy cơ hít phải dịch dạ dày, đờm nhiều, dính.
- Mới phẫu thuật răng hàm mặt hoặc mổ dạ dày.
- Bỏng, chấn thương đầu, mặt, béo phì quá nhiều.
Đối với đợt cấp có suy hô hấp nguy kịch
- Bóp bóng qua mặt nạ với oxy 100%.
- Đặt ống nội khí quản, thông khí nhân tạo.
- Thở máy xâm nhập và đánh giá tình trạng bệnh nhân hàng ngày để xem xét cai thở máy khi các yếu tố gây mất bù đã được điều trị ổn định.
- Hút đờm qua nội khí quản.
- Dùng thuốc giãn phế quản truyền tĩnh mạch.
- Corticocid đường tĩnh mạch.
- Kháng sinh đường tĩnh mạch.
Khi nào người bệnh mắc đợt cấp bệnh phổi tắc nghẽn mạn tính ra viện?
Lâm sàng ổn định 12 – 24h: người bệnh giảm ho, khó thở, lượng đờm giảm, đờm trong, hết sốt. Người bệnh nếu trước đây cấp cứu thì có thể đi bộ, ăn và ngủ mà không bị khó thở làm thức thường xuyên. Khí máu động mạch ổn định 12 – 24h. Người bệnh dùng thuốc cường ß2 giao cảm tác dụng ngắn dạng hít không thường xuyên, hơn mỗi 4 giờ. Có thể dùng thuốc giãn phế quản tác dụng kéo dài (cường ß2 và/ hoặc kháng cholinergics) kèm hoặc không kèm ICS.
Cách phòng ngừa đợt cấp bệnh phổi tắc nghẽn mạn tính là gì?
- Loại bỏ yếu tố kích thích: không hút thuốc, tránh khói bụi nơi làm việc, trong nhà, môi trường ô nhiễm.
- Giữ gìn sức khoẻ, giữ ấm nhất là mùa lạnh.
- Tiêm vắc xin phòng cúm, phòng phế cầu để ngăn ngừa đợt cấp.